



版權(quán)說(shuō)明:本文檔由用戶提供并上傳,收益歸屬內(nèi)容提供方,若內(nèi)容存在侵權(quán),請(qǐng)進(jìn)行舉報(bào)或認(rèn)領(lǐng)
文檔簡(jiǎn)介
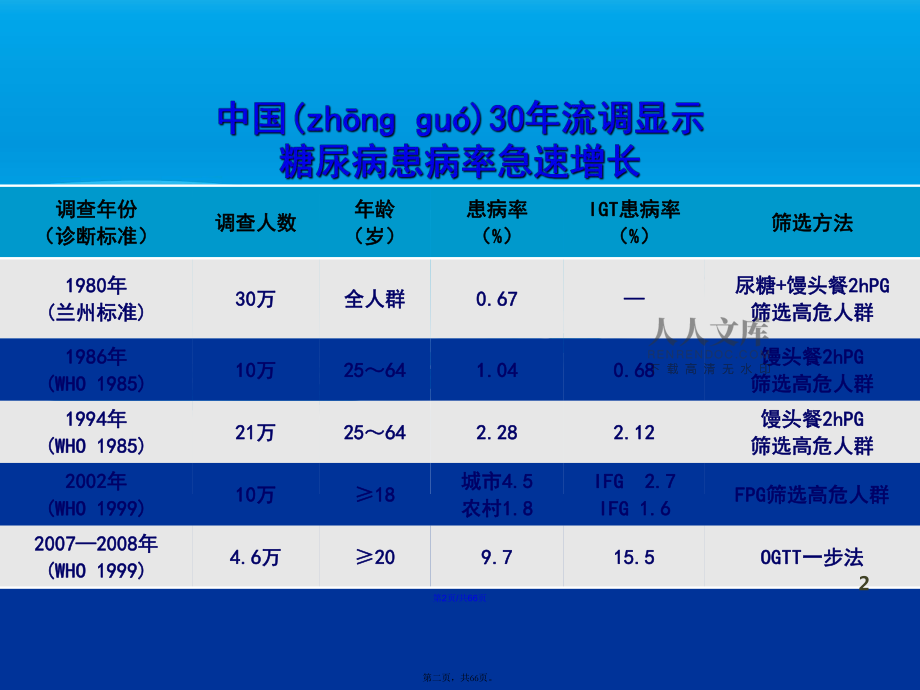
1、會(huì)計(jì)學(xué)1糖尿病及糖尿病合并糖尿病及糖尿病合并(hbng)妊娠妊娠第一頁(yè),共66頁(yè)。調(diào)查年份調(diào)查年份(診斷標(biāo)準(zhǔn))(診斷標(biāo)準(zhǔn))調(diào)查人數(shù)調(diào)查人數(shù)年齡年齡(歲)(歲)患病率患病率(% %)IGTIGT患病率患病率(% %)篩選方法篩選方法19801980年年( (蘭州標(biāo)準(zhǔn)蘭州標(biāo)準(zhǔn)) )3030萬(wàn)萬(wàn)全人群全人群0.670.67尿糖尿糖+ +饅頭餐饅頭餐2hPG2hPG篩選高危人群篩選高危人群19861986年年(WHO 1985)(WHO 1985)1010萬(wàn)萬(wàn)252564641.041.040.680.68饅頭餐饅頭餐2hPG2hPG篩選高危人群篩選高危人群19941994年年(WHO 1985)(W
2、HO 1985)2121萬(wàn)萬(wàn)252564642.282.282.122.12饅頭餐饅頭餐2hPG2hPG篩選高危人群篩選高危人群20022002年年(WHO 1999)(WHO 1999)1010萬(wàn)萬(wàn)1818城市城市4.54.5農(nóng)村農(nóng)村1.81.8IFG 2.7IFG 2.7IFG 1.6IFG 1.6FPGFPG篩選高危人群篩選高危人群2007200820072008年年(WHO 1999)(WHO 1999)4.64.6萬(wàn)萬(wàn)20209.79.715.515.5OGTTOGTT一步法一步法2第2頁(yè)/共66頁(yè)第二頁(yè),共66頁(yè)。nn我國(guó)糖尿病患者我國(guó)糖尿病患者BMI25kg/m2BMI25kg/
3、m2,餐后高血糖比例,餐后高血糖比例高高n國(guó)內(nèi)缺乏兒童糖尿病的流行病學(xué)資料,近年來(lái)國(guó)內(nèi)缺乏兒童糖尿病的流行病學(xué)資料,近年來(lái)2020歲以下的人群中歲以下的人群中2 2型糖尿病患病率顯著增加型糖尿病患病率顯著增加n糖尿病合并心血管疾病常見(jiàn)糖尿病合并心血管疾病常見(jiàn)p原因原因p城市化城市化p老齡化老齡化p生活方式改變生活方式改變p肥胖和超重肥胖和超重(cho (cho zhng)zhng)比例增加比例增加p篩查方法篩查方法p中國(guó)人的易感性中國(guó)人的易感性p糖尿病患者生存期增加糖尿病患者生存期增加3第3頁(yè)/共66頁(yè)第三頁(yè),共66頁(yè)。4第4頁(yè)/共66頁(yè)第四頁(yè),共66頁(yè)。第5頁(yè)/共66頁(yè)第五頁(yè),共66頁(yè)。第6
4、頁(yè)/共66頁(yè)第六頁(yè),共66頁(yè)。檢查檢查n理想理想(lxing)(lxing)選擇:同時(shí)檢查空腹血糖及選擇:同時(shí)檢查空腹血糖及OGTTOGTT后后2hPG2hPG值值7第7頁(yè)/共66頁(yè)第七頁(yè),共66頁(yè)。糖代謝分類糖代謝分類靜脈血漿葡萄糖(靜脈血漿葡萄糖(mmol/Lmmol/L)空腹血糖(空腹血糖(FPGFPG)糖負(fù)荷后糖負(fù)荷后2 2小時(shí)血糖小時(shí)血糖(2hPPG2hPPG)正常血糖(正常血糖(NGRNGR)6.16.17.87.8空腹血糖受損(空腹血糖受損(IFGIFG)6.16.17.07.07.87.8糖耐量減低(糖耐量減低(IGTIGT)7.07.07.87.811.111.1糖尿病(糖尿
5、病(DMDM)7.07.011.111.18第8頁(yè)/共66頁(yè)第八頁(yè),共66頁(yè)。診斷標(biāo)準(zhǔn)診斷標(biāo)準(zhǔn)靜脈血漿葡萄糖水平靜脈血漿葡萄糖水平mmol/Lmmol/L(1 1)糖尿病癥狀(高血糖所導(dǎo)致的多飲、多食、多尿、)糖尿病癥狀(高血糖所導(dǎo)致的多飲、多食、多尿、 體重下降、皮膚瘙癢、視力模糊等急性代謝紊亂表現(xiàn))加隨體重下降、皮膚瘙癢、視力模糊等急性代謝紊亂表現(xiàn))加隨機(jī)血糖機(jī)血糖11.111.1或或(2 2)空腹血糖()空腹血糖(FPGFPG)7.07.0或或(3 3)葡萄糖負(fù)荷后)葡萄糖負(fù)荷后2 h2 h血糖血糖11.111.1 無(wú)糖尿病癥狀者,需改日重復(fù)檢查無(wú)糖尿病癥狀者,需改日重復(fù)檢查9注:空腹?fàn)?/p>
6、態(tài)指至少注:空腹?fàn)顟B(tài)指至少8h8h沒(méi)有進(jìn)食熱量;隨機(jī)血糖指不考慮上次用餐時(shí)間,一天中任意沒(méi)有進(jìn)食熱量;隨機(jī)血糖指不考慮上次用餐時(shí)間,一天中任意(rny)(rny)時(shí)間的血糖,不能用來(lái)診斷空腹血糖受損(時(shí)間的血糖,不能用來(lái)診斷空腹血糖受損(IFGIFG)或糖耐量異常()或糖耐量異常(IGTIGT)第9頁(yè)/共66頁(yè)第九頁(yè),共66頁(yè)。1 1型糖尿病型糖尿病A A免疫介導(dǎo)性免疫介導(dǎo)性B B特發(fā)性特發(fā)性2 2型糖尿病型糖尿病其他特殊類型糖尿病其他特殊類型糖尿病A A胰島胰島細(xì)胞功能遺傳性缺陷細(xì)胞功能遺傳性缺陷B B胰島素作用遺傳性缺陷胰島素作用遺傳性缺陷C C胰腺外分泌疾病胰腺外分泌疾病D D內(nèi)分泌疾病
7、內(nèi)分泌疾病E E藥物或化學(xué)品所致的糖尿病藥物或化學(xué)品所致的糖尿病F F感染:先天性風(fēng)疹、巨細(xì)胞病毒感染及其他感染:先天性風(fēng)疹、巨細(xì)胞病毒感染及其他G G不常見(jiàn)的免疫介導(dǎo)性糖尿病不常見(jiàn)的免疫介導(dǎo)性糖尿病H H其他與糖尿病相關(guān)的遺傳綜合征其他與糖尿病相關(guān)的遺傳綜合征妊娠糖尿病妊娠糖尿病10第10頁(yè)/共66頁(yè)第十頁(yè),共66頁(yè)。11第11頁(yè)/共66頁(yè)第十一頁(yè),共66頁(yè)。一級(jí)一級(jí)預(yù)防預(yù)防目標(biāo)目標(biāo) 預(yù)防預(yù)防2 2型糖尿病的發(fā)生型糖尿病的發(fā)生二級(jí)二級(jí)預(yù)防預(yù)防目標(biāo)目標(biāo) 在已診斷的在已診斷的2 2型糖尿病患者中預(yù)防型糖尿病患者中預(yù)防糖尿病并發(fā)癥的發(fā)生糖尿病并發(fā)癥的發(fā)生三級(jí)三級(jí)預(yù)防預(yù)防目標(biāo)目標(biāo) 延緩已發(fā)生的糖尿病
8、并發(fā)癥的進(jìn)延緩已發(fā)生的糖尿病并發(fā)癥的進(jìn)展、降低致殘率,并改善患者的展、降低致殘率,并改善患者的生存質(zhì)量生存質(zhì)量12第12頁(yè)/共66頁(yè)第十二頁(yè),共66頁(yè)。不可改變的危險(xiǎn)因素不可改變的危險(xiǎn)因素可改變的危險(xiǎn)因素可改變的危險(xiǎn)因素年齡年齡糖尿病前期(糖耐量受損或合并空腹糖尿病前期(糖耐量受損或合并空腹血糖受損)的危險(xiǎn)因素血糖受損)的危險(xiǎn)因素家族史或遺傳傾向家族史或遺傳傾向代謝綜合征代謝綜合征種族種族超重、肥胖、抑郁癥超重、肥胖、抑郁癥妊娠期糖尿病史或巨大兒生產(chǎn)史妊娠期糖尿病史或巨大兒生產(chǎn)史飲食熱量攝入過(guò)高、體力活動(dòng)減少飲食熱量攝入過(guò)高、體力活動(dòng)減少多囊卵巢綜合征多囊卵巢綜合征可增加糖尿病發(fā)生風(fēng)險(xiǎn)的藥物可
9、增加糖尿病發(fā)生風(fēng)險(xiǎn)的藥物宮內(nèi)發(fā)育遲緩或早產(chǎn)宮內(nèi)發(fā)育遲緩或早產(chǎn)致肥胖或糖尿病的社會(huì)環(huán)境致肥胖或糖尿病的社會(huì)環(huán)境13第13頁(yè)/共66頁(yè)第十三頁(yè),共66頁(yè)。(1)(1)年齡年齡4040歲歲(2)(2)有糖調(diào)節(jié)受損(有糖調(diào)節(jié)受損(IGRIGR)史)史(3)(3)超重(超重(BMIBMI24kg/m24kg/m2 2)或肥胖()或肥胖(BMIBMI28kg/m28kg/m2 2)和(或)中心型肥胖(男性腰圍)和(或)中心型肥胖(男性腰圍90cm90cm,女性腰圍,女性腰圍85cm85cm)(4)(4)靜坐生活方式靜坐生活方式(5)(5)一級(jí)親屬中有一級(jí)親屬中有2 2型糖尿病家族史型糖尿病家族史(6)(6
10、)有巨大兒(出生體重有巨大兒(出生體重4kg4kg)生產(chǎn)史或妊娠糖尿病()生產(chǎn)史或妊娠糖尿病(GDMGDM)史的婦女)史的婦女(7)(7)高血壓高血壓 收縮壓收縮壓140mmHg140mmHg和(或)舒張壓和(或)舒張壓90mmHg90mmHg,或正在接受降壓治療,或正在接受降壓治療(8)(8)血脂異常血脂異常HDL-CHDL-C0.91mmol/L0.91mmol/L(35mg/dl35mg/dl)、)、TGTG2.22mmol/L2.22mmol/L(200ng/dl200ng/dl) ,或正在接受調(diào)脂治療,或正在接受調(diào)脂治療(9)(9)動(dòng)脈粥樣硬化性心腦血管疾病患者動(dòng)脈粥樣硬化性心腦血管
11、疾病患者(10)(10)有一過(guò)性類固醇糖尿病病史者有一過(guò)性類固醇糖尿病病史者(11)(11)多囊卵巢綜合癥(多囊卵巢綜合癥(PCOSPCOS)患者)患者(12)(12)長(zhǎng)期接受抗精神病藥物和(或)抗抑郁藥物治療的患者長(zhǎng)期接受抗精神病藥物和(或)抗抑郁藥物治療的患者14第14頁(yè)/共66頁(yè)第十四頁(yè),共66頁(yè)。一級(jí)預(yù)防策略一級(jí)預(yù)防策略預(yù)防預(yù)防2 2型型糖尿病應(yīng)糖尿病應(yīng)采取分級(jí)采取分級(jí)干預(yù)和高干預(yù)和高危人群優(yōu)危人群優(yōu)先干預(yù)的先干預(yù)的策略策略一級(jí)預(yù)防一級(jí)預(yù)防篩查方法:篩查方法:推薦采用推薦采用OGTTOGTT(空(空腹血糖和腹血糖和糖負(fù)荷后糖負(fù)荷后2h2h血糖)血糖)一級(jí)預(yù)防:一級(jí)預(yù)防:強(qiáng)化生活強(qiáng)化生活
12、方式干預(yù)方式干預(yù)預(yù)防預(yù)防2 2型型糖尿病糖尿病我國(guó)指南我國(guó)指南不推薦使不推薦使用藥物干用藥物干預(yù)的手段預(yù)的手段預(yù)防糖尿預(yù)防糖尿病病15第15頁(yè)/共66頁(yè)第十五頁(yè),共66頁(yè)。血糖控制:對(duì)新診斷和早血糖控制:對(duì)新診斷和早期期2 2型糖尿病患者采用嚴(yán)格型糖尿病患者采用嚴(yán)格控制血糖的策略來(lái)減少糖控制血糖的策略來(lái)減少糖尿病并發(fā)癥發(fā)生尿病并發(fā)癥發(fā)生(fshng)(fshng)的風(fēng)險(xiǎn)的風(fēng)險(xiǎn)血壓控制、血脂控制和阿司血壓控制、血脂控制和阿司匹林的使用:在沒(méi)有明顯糖匹林的使用:在沒(méi)有明顯糖尿病血管并發(fā)癥但具有心血尿病血管并發(fā)癥但具有心血管疾病管疾病(jbng)(jbng)危險(xiǎn)因素的危險(xiǎn)因素的2 2型糖尿病患者中采
13、取降糖、型糖尿病患者中采取降糖、降壓、降脂(主要是降低降壓、降脂(主要是降低LDL-CLDL-C)和應(yīng)用阿司匹林來(lái)預(yù))和應(yīng)用阿司匹林來(lái)預(yù)防心血管疾病防心血管疾病(jbng)(jbng)和糖和糖尿病微血管病變的發(fā)生尿病微血管病變的發(fā)生16第16頁(yè)/共66頁(yè)第十六頁(yè),共66頁(yè)。血糖控制:血糖控制:年齡較大、病程年齡較大、病程(bngchng)較長(zhǎng)和已發(fā)較長(zhǎng)和已發(fā)生心血管疾病的患者,充生心血管疾病的患者,充分平衡血糖控制的利弊,分平衡血糖控制的利弊,在血糖控制目標(biāo)選擇上采在血糖控制目標(biāo)選擇上采用個(gè)體化策略用個(gè)體化策略血壓控制、血脂控制和阿司血壓控制、血脂控制和阿司匹林的使用:對(duì)年齡較大、匹林的使用:
14、對(duì)年齡較大、病程較長(zhǎng)和已經(jīng)發(fā)生了心血病程較長(zhǎng)和已經(jīng)發(fā)生了心血管疾病的管疾病的2 2型糖尿病患者,型糖尿病患者,應(yīng)在個(gè)體化血糖應(yīng)在個(gè)體化血糖(xutng)(xutng)控制基礎(chǔ)上采取降壓、調(diào)脂控制基礎(chǔ)上采取降壓、調(diào)脂(主要降低(主要降低LDL-CLDL-C)和應(yīng)用)和應(yīng)用阿司匹林的措施來(lái)減少心血阿司匹林的措施來(lái)減少心血管疾病反復(fù)發(fā)生和死亡,減管疾病反復(fù)發(fā)生和死亡,減少糖尿病微血管病變的發(fā)生少糖尿病微血管病變的發(fā)生風(fēng)險(xiǎn)風(fēng)險(xiǎn)17第17頁(yè)/共66頁(yè)第十七頁(yè),共66頁(yè)。18第18頁(yè)/共66頁(yè)第十八頁(yè),共66頁(yè)。19第19頁(yè)/共66頁(yè)第十九頁(yè),共66頁(yè)。20第20頁(yè)/共66頁(yè)第二十頁(yè),共66頁(yè)。21第21
15、頁(yè)/共66頁(yè)第二十一頁(yè),共66頁(yè)。1.1.糖尿病的自然進(jìn)程糖尿病的自然進(jìn)程2.2.糖尿病的臨床表現(xiàn)糖尿病的臨床表現(xiàn)3.3.糖尿病的危害,以及如何防治急慢性并發(fā)癥糖尿病的危害,以及如何防治急慢性并發(fā)癥4.4.個(gè)體化的治療目標(biāo)個(gè)體化的治療目標(biāo)5.5.個(gè)體的生活方式干預(yù)措施和飲食計(jì)劃個(gè)體的生活方式干預(yù)措施和飲食計(jì)劃6.6.規(guī)律運(yùn)動(dòng)和運(yùn)動(dòng)處方規(guī)律運(yùn)動(dòng)和運(yùn)動(dòng)處方7.7.飲食、運(yùn)動(dòng)、口服藥、胰島素治療及規(guī)范的胰島素注射技術(shù)飲食、運(yùn)動(dòng)、口服藥、胰島素治療及規(guī)范的胰島素注射技術(shù)8.8.自我血糖監(jiān)測(cè)和尿糖監(jiān)測(cè)(當(dāng)血糖監(jiān)測(cè)無(wú)法實(shí)施時(shí)),血糖測(cè)定結(jié)果的意義和應(yīng)采取的相應(yīng)干預(yù)措施自我血糖監(jiān)測(cè)和尿糖監(jiān)測(cè)(當(dāng)血糖監(jiān)測(cè)無(wú)法
16、實(shí)施時(shí)),血糖測(cè)定結(jié)果的意義和應(yīng)采取的相應(yīng)干預(yù)措施9.9.自我血糖監(jiān)測(cè)、尿糖監(jiān)測(cè)和胰島素注射等具體操作技巧自我血糖監(jiān)測(cè)、尿糖監(jiān)測(cè)和胰島素注射等具體操作技巧10.10.口腔護(hù)理、足部護(hù)理、皮膚護(hù)理的具體技巧口腔護(hù)理、足部護(hù)理、皮膚護(hù)理的具體技巧11.11.當(dāng)發(fā)生特殊情況時(shí)如疾病、低血糖、應(yīng)激和手術(shù)時(shí)的應(yīng)對(duì)措施當(dāng)發(fā)生特殊情況時(shí)如疾病、低血糖、應(yīng)激和手術(shù)時(shí)的應(yīng)對(duì)措施12.12.糖尿病婦女受孕必須做到有計(jì)劃,并全程監(jiān)護(hù)糖尿病婦女受孕必須做到有計(jì)劃,并全程監(jiān)護(hù)13.13.糖尿病患者的社會(huì)心理適應(yīng)糖尿病患者的社會(huì)心理適應(yīng)22第22頁(yè)/共66頁(yè)第二十二頁(yè),共66頁(yè)。23第23頁(yè)/共66頁(yè)第二十三頁(yè),共66頁(yè)
17、。HbAHbA1c1c監(jiān)測(cè)監(jiān)測(cè)自我血糖監(jiān)測(cè)自我血糖監(jiān)測(cè)(SMBG)(SMBG)pHbAHbA1c1c是評(píng)價(jià)長(zhǎng)期血糖控制的金指標(biāo),也是指導(dǎo)臨床調(diào)整治療方案的重要依據(jù)之一是評(píng)價(jià)長(zhǎng)期血糖控制的金指標(biāo),也是指導(dǎo)臨床調(diào)整治療方案的重要依據(jù)之一n在治療之初建議每在治療之初建議每3 3個(gè)月檢測(cè)個(gè)月檢測(cè)1 1次,達(dá)到治療目標(biāo)可每次,達(dá)到治療目標(biāo)可每6 6個(gè)月檢查個(gè)月檢查1 1次次n對(duì)于患者貧血和糖化血紅蛋白異常疾病的患者,對(duì)于患者貧血和糖化血紅蛋白異常疾病的患者, HbA HbA1c 1c 檢測(cè)結(jié)果是不可靠的,可用血糖、糖化血清白蛋白或糖化血清蛋白來(lái)評(píng)價(jià)血糖的控制檢測(cè)結(jié)果是不可靠的,可用血糖、糖化血清白蛋白或
18、糖化血清蛋白來(lái)評(píng)價(jià)血糖的控制p自我血糖監(jiān)測(cè)是指糖尿病患者在家中開(kāi)展的血糖檢測(cè),用于了解血糖的控制水平和波動(dòng)自我血糖監(jiān)測(cè)是指糖尿病患者在家中開(kāi)展的血糖檢測(cè),用于了解血糖的控制水平和波動(dòng)p是調(diào)整血糖達(dá)標(biāo)的重要措施,也是減少低血糖風(fēng)險(xiǎn)的重要手段是調(diào)整血糖達(dá)標(biāo)的重要措施,也是減少低血糖風(fēng)險(xiǎn)的重要手段p自我血糖監(jiān)測(cè)只有真正成為糖尿病管理方案中的一部分時(shí)才會(huì)發(fā)揮作用自我血糖監(jiān)測(cè)只有真正成為糖尿病管理方案中的一部分時(shí)才會(huì)發(fā)揮作用p采用便攜式血糖儀進(jìn)行毛細(xì)血管血糖檢測(cè)是最常用的方法采用便攜式血糖儀進(jìn)行毛細(xì)血管血糖檢測(cè)是最常用的方法24第24頁(yè)/共66頁(yè)第二十四頁(yè),共66頁(yè)。時(shí)間點(diǎn)時(shí)間點(diǎn)適用于適用于餐前血糖監(jiān)測(cè)
19、餐前血糖監(jiān)測(cè)注射基礎(chǔ)、餐時(shí)或預(yù)混胰島素的患者注射基礎(chǔ)、餐時(shí)或預(yù)混胰島素的患者餐后血糖監(jiān)測(cè)餐后血糖監(jiān)測(cè)注射餐時(shí)胰島素的患者和采用飲食控制和運(yùn)動(dòng)控制血糖者,注射餐時(shí)胰島素的患者和采用飲食控制和運(yùn)動(dòng)控制血糖者,在其空腹血糖和餐前血糖已獲良好控制但在其空腹血糖和餐前血糖已獲良好控制但HbAHbA1c1c仍不能達(dá)標(biāo)仍不能達(dá)標(biāo)者可通過(guò)檢測(cè)餐后血糖來(lái)指導(dǎo)針對(duì)餐后血糖的治療者可通過(guò)檢測(cè)餐后血糖來(lái)指導(dǎo)針對(duì)餐后血糖的治療睡前血糖監(jiān)測(cè)睡前血糖監(jiān)測(cè)注射胰島素的患者,特別是晚餐前注射胰島素的患者注射胰島素的患者,特別是晚餐前注射胰島素的患者夜間血糖監(jiān)測(cè)夜間血糖監(jiān)測(cè)用于了解有無(wú)夜間低血糖時(shí)應(yīng)及時(shí)監(jiān)測(cè)血糖用于了解有無(wú)夜間低
20、血糖時(shí)應(yīng)及時(shí)監(jiān)測(cè)血糖隨時(shí)血糖監(jiān)測(cè)隨時(shí)血糖監(jiān)測(cè)出現(xiàn)低血糖癥狀或懷疑低血糖時(shí)應(yīng)及時(shí)監(jiān)測(cè)血糖;劇烈運(yùn)出現(xiàn)低血糖癥狀或懷疑低血糖時(shí)應(yīng)及時(shí)監(jiān)測(cè)血糖;劇烈運(yùn)動(dòng)前后宜監(jiān)測(cè)血糖動(dòng)前后宜監(jiān)測(cè)血糖25第25頁(yè)/共66頁(yè)第二十五頁(yè),共66頁(yè)。n糖糖n基礎(chǔ)胰島素:監(jiān)測(cè)空腹血糖,根據(jù)空腹血糖基礎(chǔ)胰島素:監(jiān)測(cè)空腹血糖,根據(jù)空腹血糖調(diào)整睡前胰島素的劑量調(diào)整睡前胰島素的劑量n預(yù)混胰島素:監(jiān)測(cè)空腹和晚餐前血糖,根據(jù)預(yù)混胰島素:監(jiān)測(cè)空腹和晚餐前血糖,根據(jù)空腹血糖調(diào)整晚餐前胰島素劑量,根據(jù)晚餐空腹血糖調(diào)整晚餐前胰島素劑量,根據(jù)晚餐前血糖調(diào)整早餐前胰島素劑量前血糖調(diào)整早餐前胰島素劑量n餐時(shí)胰島素:監(jiān)測(cè)餐后血糖或餐前血糖,并餐時(shí)胰島素
21、:監(jiān)測(cè)餐后血糖或餐前血糖,并根據(jù)餐后血糖和下一餐前血糖調(diào)整上一餐前根據(jù)餐后血糖和下一餐前血糖調(diào)整上一餐前的胰島素劑量的胰島素劑量26第26頁(yè)/共66頁(yè)第二十六頁(yè),共66頁(yè)。27第27頁(yè)/共66頁(yè)第二十七頁(yè),共66頁(yè)。脂肪:脂肪:不超過(guò)不超過(guò)30%30%碳水化合物:碳水化合物:50%-60%50%-60%蛋白質(zhì):蛋白質(zhì):10%-15%10%-15%中國(guó)中國(guó)2 2型糖尿病防治指南型糖尿病防治指南28第28頁(yè)/共66頁(yè)第二十八頁(yè),共66頁(yè)。29第29頁(yè)/共66頁(yè)第二十九頁(yè),共66頁(yè)。第三步:合理分配一日三餐第三步:合理分配一日三餐根據(jù)三大營(yíng)養(yǎng)素所占的比例,按早餐根據(jù)三大營(yíng)養(yǎng)素所占的比例,按早餐1/5
22、1/5、午餐、午餐2/52/5,晚餐,晚餐2/52/5或早、午、晚各占或早、午、晚各占1/31/3的原則分配三的原則分配三餐中各類食物的份數(shù),根據(jù)交換份表查出各類食餐中各類食物的份數(shù),根據(jù)交換份表查出各類食物的重量物的重量第二步:計(jì)算每日所需的食物交換份第二步:計(jì)算每日所需的食物交換份每日所需總能量除以每日所需總能量除以9090,得出每日所需的食物交,得出每日所需的食物交換份換份第一步:確定每日飲食的總能量第一步:確定每日飲食的總能量根據(jù)身高、體型和勞動(dòng)強(qiáng)度計(jì)算每日所需總能量根據(jù)身高、體型和勞動(dòng)強(qiáng)度計(jì)算每日所需總能量30第30頁(yè)/共66頁(yè)第三十頁(yè),共66頁(yè)。育運(yùn)動(dòng)育運(yùn)動(dòng)n中等強(qiáng)度的體育運(yùn)動(dòng)包括
23、:快走、打太極拳、中等強(qiáng)度的體育運(yùn)動(dòng)包括:快走、打太極拳、騎車、打高爾夫球和園藝活動(dòng)。較強(qiáng)體育運(yùn)動(dòng)騎車、打高爾夫球和園藝活動(dòng)。較強(qiáng)體育運(yùn)動(dòng)為:舞蹈、有氧健身、慢跑、游泳、騎車上坡為:舞蹈、有氧健身、慢跑、游泳、騎車上坡n每周最好進(jìn)行每周最好進(jìn)行2 2次抗阻運(yùn)動(dòng),訓(xùn)練時(shí)阻力為輕次抗阻運(yùn)動(dòng),訓(xùn)練時(shí)阻力為輕或中度。聯(lián)合進(jìn)行抗阻運(yùn)動(dòng)和有氧運(yùn)動(dòng)可獲得或中度。聯(lián)合進(jìn)行抗阻運(yùn)動(dòng)和有氧運(yùn)動(dòng)可獲得更大程度的代謝改善更大程度的代謝改善n運(yùn)動(dòng)項(xiàng)目要和患者的年齡、病情及身體承受能運(yùn)動(dòng)項(xiàng)目要和患者的年齡、病情及身體承受能力相適應(yīng),并定期評(píng)估,適時(shí)調(diào)整運(yùn)動(dòng)計(jì)劃力相適應(yīng),并定期評(píng)估,適時(shí)調(diào)整運(yùn)動(dòng)計(jì)劃n記錄運(yùn)動(dòng)日記,有助于提
24、升運(yùn)動(dòng)依從性記錄運(yùn)動(dòng)日記,有助于提升運(yùn)動(dòng)依從性n養(yǎng)成健康的生活習(xí)慣,將有益的體育運(yùn)動(dòng)融入養(yǎng)成健康的生活習(xí)慣,將有益的體育運(yùn)動(dòng)融入到日常生活中到日常生活中n運(yùn)動(dòng)前后要加強(qiáng)血糖監(jiān)測(cè),運(yùn)動(dòng)量大或激烈運(yùn)運(yùn)動(dòng)前后要加強(qiáng)血糖監(jiān)測(cè),運(yùn)動(dòng)量大或激烈運(yùn)動(dòng)時(shí)應(yīng)建議患者調(diào)整食物及藥物,以免發(fā)生低動(dòng)時(shí)應(yīng)建議患者調(diào)整食物及藥物,以免發(fā)生低血糖血糖31第31頁(yè)/共66頁(yè)第三十一頁(yè),共66頁(yè)。32第32頁(yè)/共66頁(yè)第三十二頁(yè),共66頁(yè)。33自主神經(jīng)功能障礙低血糖低血糖非糖尿病患者非糖尿病患者(hunzh)(hunzh):血糖:血糖2.8mmol/L2.8mmol/L接受藥物治療的糖尿病患者接受藥物治療的糖尿病患者(hunz
25、h)(hunzh):血糖:血糖3.9mmol/L3.9mmol/Lp 胰島素p 磺脲類和非磺脲類胰島素促泌劑p 其他種類的降糖藥物(如二甲雙胍、-糖苷酶抑制劑)單獨(dú)(dnd)使用時(shí)一般不會(huì)導(dǎo)致低血糖p 應(yīng)用DPP-4抑制劑和GLP-1受體激動(dòng)劑的低血糖風(fēng)險(xiǎn)較小第33頁(yè)/共66頁(yè)第三十三頁(yè),共66頁(yè)。34第34頁(yè)/共66頁(yè)第三十四頁(yè),共66頁(yè)。誘因誘因預(yù)防對(duì)策預(yù)防對(duì)策胰島素或胰島素促分泌劑胰島素或胰島素促分泌劑應(yīng)從小劑量開(kāi)始,逐漸增加劑量,謹(jǐn)慎地調(diào)整劑量應(yīng)從小劑量開(kāi)始,逐漸增加劑量,謹(jǐn)慎地調(diào)整劑量未按時(shí)進(jìn)食,或進(jìn)食過(guò)少未按時(shí)進(jìn)食,或進(jìn)食過(guò)少患者應(yīng)定時(shí)定量進(jìn)餐,如果進(jìn)餐量減少應(yīng)相應(yīng)減少患者應(yīng)定時(shí)定
26、量進(jìn)餐,如果進(jìn)餐量減少應(yīng)相應(yīng)減少降糖藥物劑量,有可能誤餐時(shí)應(yīng)提前做好準(zhǔn)備降糖藥物劑量,有可能誤餐時(shí)應(yīng)提前做好準(zhǔn)備運(yùn)動(dòng)量增加運(yùn)動(dòng)量增加運(yùn)動(dòng)前應(yīng)增加額外的碳水化合物攝入運(yùn)動(dòng)前應(yīng)增加額外的碳水化合物攝入酒精攝入,尤其是空腹飲酒酒精攝入,尤其是空腹飲酒酒精能直接導(dǎo)致低血糖,應(yīng)避免酗酒和空腹飲酒酒精能直接導(dǎo)致低血糖,應(yīng)避免酗酒和空腹飲酒嚴(yán)重低血糖或反復(fù)發(fā)生低血糖嚴(yán)重低血糖或反復(fù)發(fā)生低血糖應(yīng)調(diào)整糖尿病的治療方案或適當(dāng)調(diào)高血糖控制目標(biāo)應(yīng)調(diào)整糖尿病的治療方案或適當(dāng)調(diào)高血糖控制目標(biāo)35第35頁(yè)/共66頁(yè)第三十五頁(yè),共66頁(yè)。36懷疑低血糖時(shí)立即測(cè)定血糖水平,以明確診斷;無(wú)法測(cè)定血糖時(shí)暫按低血糖處理懷疑低血糖時(shí)立
27、即測(cè)定血糖水平,以明確診斷;無(wú)法測(cè)定血糖時(shí)暫按低血糖處理血糖仍血糖仍3.9mmol/L3.9mmol/L,再給,再給予葡萄糖口服或靜推予葡萄糖口服或靜推血糖在血糖在3.9mmol/L3.9mmol/L以上,但距離下一次以上,但距離下一次就餐時(shí)間在就餐時(shí)間在1h1h以上,給予含淀粉或蛋白以上,給予含淀粉或蛋白質(zhì)食物質(zhì)食物血糖仍血糖仍3.0mmol/L3.0mmol/L,繼續(xù)給予,繼續(xù)給予50%50%葡萄糖葡萄糖60ml60ml靜脈注射靜脈注射低血糖已糾正:低血糖已糾正:p了解發(fā)生低血糖的原因,調(diào)整用藥。伴意識(shí)障礙了解發(fā)生低血糖的原因,調(diào)整用藥。伴意識(shí)障礙者,還可放松短期內(nèi)的血糖控制目標(biāo)者,還可放
28、松短期內(nèi)的血糖控制目標(biāo)p注意低血糖誘發(fā)的心、腦血管疾病注意低血糖誘發(fā)的心、腦血管疾病p建議患者經(jīng)常進(jìn)行自我血糖監(jiān)測(cè),有條件者可進(jìn)建議患者經(jīng)常進(jìn)行自我血糖監(jiān)測(cè),有條件者可進(jìn)行動(dòng)態(tài)血糖監(jiān)測(cè)行動(dòng)態(tài)血糖監(jiān)測(cè)p對(duì)患者實(shí)施糖尿病教育,攜帶糖尿病急救卡。兒對(duì)患者實(shí)施糖尿病教育,攜帶糖尿病急救卡。兒童或老年患者的家屬要進(jìn)行相關(guān)培訓(xùn)童或老年患者的家屬要進(jìn)行相關(guān)培訓(xùn)低血糖未糾正:低血糖未糾正:p靜脈注射靜脈注射5%5%或者或者10%10%的葡萄糖,或加用糖皮質(zhì)激素的葡萄糖,或加用糖皮質(zhì)激素p注意長(zhǎng)效磺脲類藥物或中、長(zhǎng)效胰島素所致低血注意長(zhǎng)效磺脲類藥物或中、長(zhǎng)效胰島素所致低血糖不易糾正,且持續(xù)時(shí)間較長(zhǎng),可能需要長(zhǎng)時(shí)
29、間葡糖不易糾正,且持續(xù)時(shí)間較長(zhǎng),可能需要長(zhǎng)時(shí)間葡萄糖輸注萄糖輸注p意識(shí)恢復(fù)后至少監(jiān)測(cè)血糖意識(shí)恢復(fù)后至少監(jiān)測(cè)血糖24-48h24-48h意識(shí)障礙者意識(shí)障礙者意識(shí)清楚者意識(shí)清楚者 口服口服15-20g15-20g糖類食品(葡萄糖為佳)糖類食品(葡萄糖為佳) 給予給予50%50%葡萄糖液葡萄糖液20-40ml20-40ml靜推,或胰高血糖素靜推,或胰高血糖素0.5-1mg0.5-1mg肌注肌注每每15min15min監(jiān)測(cè)血糖監(jiān)測(cè)血糖1 1次次第36頁(yè)/共66頁(yè)第三十六頁(yè),共66頁(yè)。37第37頁(yè)/共66頁(yè)第三十七頁(yè),共66頁(yè)。38檢測(cè)指標(biāo)檢測(cè)指標(biāo)目標(biāo)值目標(biāo)值血血 糖糖* * (mmol/Lmmol/L
30、) 空空 腹腹4.47.04.47.0 非空腹非空腹10.010.0HbAHbA1c1c(% %)7.07.0血血 壓壓(mmHgmmHg) 1.01.0 女性女性 1.31.3TGTG(mmol/lmmol/l) 1.51.5LDL-CLDL-C(mmol/lmmol/l) 未合并冠心病未合并冠心病 2.62.6 合并合并冠心病冠心病 1.81.8體重指數(shù)體重指數(shù)(BMI, BMI, kg/mkg/m2 2) 24.024.0尿白蛋白尿白蛋白/ /肌酐比值肌酐比值(mg/mmol(mg/mmol) ) 男男 性性 女女 性性或:或:尿尿白蛋白排泄率白蛋白排泄率2.52.5(22.0mg/g2
31、2.0mg/g) 3.53.5(31.0mg/g31.0mg/g) 3.0 mmol/L3.0 mmol/L 血糖血糖16.716.733.3mmol/L33.3mmol/L,超過(guò),超過(guò)33.3mmol/L33.3mmol/L多伴有高滲性高血糖狀態(tài)或腎功能障礙多伴有高滲性高血糖狀態(tài)或腎功能障礙 血鉀治療前高低不定;血尿素氮和肌酐輕:中度升高,一般為腎前性血鉀治療前高低不定;血尿素氮和肌酐輕:中度升高,一般為腎前性診斷診斷 對(duì)昏迷、酸中毒、失水、休克的患者,要想到對(duì)昏迷、酸中毒、失水、休克的患者,要想到DKADKA的可能性的可能性 診斷為診斷為DKADKA:尿糖和酮體陽(yáng)性伴血糖增高,血:尿糖和酮
32、體陽(yáng)性伴血糖增高,血pHpH和和/ /或二氧化碳結(jié)合力降低或二氧化碳結(jié)合力降低第42頁(yè)/共66頁(yè)第四十二頁(yè),共66頁(yè)。43第43頁(yè)/共66頁(yè)第四十三頁(yè),共66頁(yè)。44定義定義多見(jiàn)于老年多見(jiàn)于老年2 2型糖尿病患者,以嚴(yán)重高血糖而無(wú)明顯酮癥酸中毒、血漿滲透壓顯著升高、脫水和型糖尿病患者,以嚴(yán)重高血糖而無(wú)明顯酮癥酸中毒、血漿滲透壓顯著升高、脫水和意識(shí)障礙為特征,死亡率為意識(shí)障礙為特征,死亡率為DKADKA的的1010倍以上倍以上臨床表現(xiàn)臨床表現(xiàn) 主要有嚴(yán)重失水和神經(jīng)系統(tǒng)兩組癥狀體征主要有嚴(yán)重失水和神經(jīng)系統(tǒng)兩組癥狀體征 起病常常比較隱匿起病常常比較隱匿實(shí)驗(yàn)室檢查實(shí)驗(yàn)室檢查 尿比重較高,尿糖呈強(qiáng)陽(yáng)性,
33、尿酮陰性或弱陽(yáng)性,常伴有蛋白尿和管型尿尿比重較高,尿糖呈強(qiáng)陽(yáng)性,尿酮陰性或弱陽(yáng)性,常伴有蛋白尿和管型尿 血糖血糖33.3mmol/L33.3mmol/L 血鈉血鈉155mmol/L155mmol/L 血漿滲透壓顯著增高是血漿滲透壓顯著增高是HHSHHS的重要特征和診斷依據(jù),可高于的重要特征和診斷依據(jù),可高于350mOsm/L350mOsm/L 血尿素氮、肌酐和酮體常增高,多為腎前性。血尿素氮、肌酐和酮體常增高,多為腎前性。 血酮正常或略高血酮正常或略高診斷診斷 血糖血糖33.3mmol/L33.3mmol/L 有效血漿滲透壓有效血漿滲透壓320mOsm/L320mOsm/L 血清碳酸氫根血清碳
34、酸氫根18mmol/L18mmol/L,或動(dòng)脈血,或動(dòng)脈血pH7.30pH7.30 尿糖呈強(qiáng)陽(yáng)性,而尿酮陰性或?yàn)槿蹶?yáng)性尿糖呈強(qiáng)陽(yáng)性,而尿酮陰性或?yàn)槿蹶?yáng)性第44頁(yè)/共66頁(yè)第四十四頁(yè),共66頁(yè)。45第45頁(yè)/共66頁(yè)第四十五頁(yè),共66頁(yè)。46第46頁(yè)/共66頁(yè)第四十六頁(yè),共66頁(yè)。47在糖尿病診斷之后在糖尿病診斷之后(zhhu)(zhhu)妊娠者為糖尿病合并妊娠妊娠者為糖尿病合并妊娠在妊娠期間首次發(fā)生或發(fā)現(xiàn)的糖耐量減低或糖尿病稱為妊娠期糖尿病在妊娠期間首次發(fā)生或發(fā)現(xiàn)的糖耐量減低或糖尿病稱為妊娠期糖尿病妊娠期糖尿病的診斷標(biāo)準(zhǔn)妊娠期糖尿病的診斷標(biāo)準(zhǔn)75gOGTT75gOGTT血糖(血糖(mmol/L
35、mmol/L) 空腹空腹5.15.1服糖后服糖后1h1h10.010.0服糖后服糖后2h2h8.58.5注:注:1 1個(gè)以上時(shí)間點(diǎn)高于上述標(biāo)準(zhǔn)可確定個(gè)以上時(shí)間點(diǎn)高于上述標(biāo)準(zhǔn)可確定(qudng)(qudng)診斷診斷第47頁(yè)/共66頁(yè)第四十七頁(yè),共66頁(yè)。糖尿病合并妊娠糖尿病合并妊娠孕前糖尿病孕前糖尿病(PGDMPGDM)妊娠期糖尿病妊娠期糖尿病(GDMGDM)第48頁(yè)/共66頁(yè)第四十八頁(yè),共66頁(yè)。49第49頁(yè)/共66頁(yè)第四十九頁(yè),共66頁(yè)。尚未診斷尚未診斷(zhndun)PGDM(zhndun)PGDM或或GDMGDM的孕婦的孕婦孕孕24-2824-28周周GDMGDM的篩查的篩查75gOG
36、TT75gOGTT試驗(yàn)試驗(yàn)(shyn)(shyn)4.4-5.1mmol/L4.4-5.1mmol/L檢查檢查FPGFPG50標(biāo)準(zhǔn)標(biāo)準(zhǔn)GDMGDM高危因素或資源缺乏高危因素或資源缺乏區(qū)區(qū)5.1mmol/L5.1mmol/L4.4mmol/L4.4mmol/L正常正常以下任意一點(diǎn)血糖異常:以下任意一點(diǎn)血糖異常:FPG 5.1mmol/LFPG 5.1mmol/L;1 1小時(shí)血糖小時(shí)血糖10.0mmol/L10.0mmol/L2 2小時(shí)血糖小時(shí)血糖8.5mmol/L8.5mmol/LGDMGDM成立成立符合上述條件之一符合上述條件之一第50頁(yè)/共66頁(yè)第五十頁(yè),共66頁(yè)。妊娠期間妊娠期間(qjin
37、)(qjin)發(fā)現(xiàn)的高血糖發(fā)現(xiàn)的高血糖妊娠妊娠(rnshn)(rnshn)期間的糖尿病期間的糖尿病妊娠期糖尿病妊娠期糖尿病51妊娠期間任意時(shí)間,滿足以下一點(diǎn)即可:妊娠期間任意時(shí)間,滿足以下一點(diǎn)即可:FPG 7.0mmol/LFPG 7.0mmol/L;75gOGTT75gOGTT試驗(yàn)試驗(yàn)2 2小時(shí)血糖小時(shí)血糖11.1mmol/L11.1mmol/L有糖尿病癥狀且隨機(jī)血糖有糖尿病癥狀且隨機(jī)血糖11.1mmol/L11.1mmol/L妊娠期間任意時(shí)間,滿足以下一點(diǎn)即可:妊娠期間任意時(shí)間,滿足以下一點(diǎn)即可:FPG 5.1-6.9mmol/LFPG 5.1-6.9mmol/L;75gOGTT75gOG
38、TT試驗(yàn)試驗(yàn)1 1小時(shí)血糖小時(shí)血糖10.0mmol/L10.0mmol/L75gOGTT75gOGTT試驗(yàn)試驗(yàn)2 2小時(shí)血糖小時(shí)血糖8.5-11.0mmol/L8.5-11.0mmol/L新標(biāo)準(zhǔn)診斷更嚴(yán)格,妊娠期糖尿病的患病率不斷增加新標(biāo)準(zhǔn)診斷更嚴(yán)格,妊娠期糖尿病的患病率不斷增加第51頁(yè)/共66頁(yè)第五十一頁(yè),共66頁(yè)。妊娠妊娠(rnshn)(rnshn)合并糖尿病患病率不斷增加,管理的需求不斷增加合并糖尿病患病率不斷增加,管理的需求不斷增加52高血糖增加母嬰不良高血糖增加母嬰不良(bling)(bling)結(jié)局結(jié)局為了控制血糖過(guò)度的限制飲食,同樣增加不良為了控制血糖過(guò)度的限制飲食,同樣增加不良
39、(bling)(bling)妊娠結(jié)局妊娠結(jié)局第52頁(yè)/共66頁(yè)第五十二頁(yè),共66頁(yè)。對(duì)胚胎及胎兒的影響對(duì)胚胎及胎兒的影響對(duì)新生兒的影響對(duì)新生兒的影響對(duì)孕婦的影響對(duì)孕婦的影響孕前糖尿病帶來(lái)的早期孕前糖尿病帶來(lái)的早期影響影響妊娠期糖尿病影響胎兒妊娠期糖尿病影響胎兒發(fā)育發(fā)育自然流產(chǎn)自然流產(chǎn)巨大胎兒巨大胎兒產(chǎn)傷、死產(chǎn)產(chǎn)傷、死產(chǎn)并發(fā)尿路感染并發(fā)尿路感染胎兒畸形胎兒畸形高胰島素血癥高胰島素血癥早產(chǎn)早產(chǎn)羊水過(guò)多羊水過(guò)多胎兒發(fā)育異常胎兒發(fā)育異常胎兒肺發(fā)育成熟延遲胎兒肺發(fā)育成熟延遲低血糖低血糖子癇子癇新生兒呼吸窘迫綜合征新生兒呼吸窘迫綜合征誘發(fā)誘發(fā)DKADKA53妊娠合并糖尿病的長(zhǎng)期妊娠合并糖尿病的長(zhǎng)期(chn
40、gq)影響影響增加后代患糖尿病、超重、肥胖、代謝綜合征等的發(fā)生增加后代患糖尿病、超重、肥胖、代謝綜合征等的發(fā)生第53頁(yè)/共66頁(yè)第五十三頁(yè),共66頁(yè)。第54頁(yè)/共66頁(yè)第五十四頁(yè),共66頁(yè)。控制血糖,減少巨大控制血糖,減少巨大(jd)(jd)兒等不良結(jié)局兒等不良結(jié)局合理的營(yíng)養(yǎng)合理的營(yíng)養(yǎng)(yngyng)(yngyng),減少低體重兒及胎兒生長(zhǎng)發(fā)育,減少低體重兒及胎兒生長(zhǎng)發(fā)育合理的管理合理的管理(gunl)(gunl)妊娠合并糖尿病妊娠合并糖尿病如何實(shí)現(xiàn)如何實(shí)現(xiàn)第55頁(yè)/共66頁(yè)第五十五頁(yè),共66頁(yè)。5656第56頁(yè)/共66頁(yè)第五十六頁(yè),共66頁(yè)。中國(guó)中國(guó)2 2型糖尿病防治指南型糖尿病防治指南避免使用口服降糖藥物,通過(guò)飲食治療血糖避免使用口服降糖藥物,通過(guò)飲食治療血糖(xutng)(xutng)不不能控制時(shí),起始胰島素治療能控制時(shí),起始胰島素治療妊娠合并糖尿病臨床實(shí)踐指南妊娠合并糖尿病臨床實(shí)踐指南飲食控制飲食控制(kngzh)1(kngzh)1周血糖不達(dá)標(biāo)時(shí)即啟用胰島素治療(如下圖)周血糖不達(dá)標(biāo)時(shí)即啟用胰島素治療(如下圖)GDMGDM診斷成立診斷成立57胰島素治療胰島素治療1周周妊娠糖尿病患者妊娠糖尿病患者中國(guó)中國(guó)2 2型糖尿病防治指南
溫馨提示
- 1. 本站所有資源如無(wú)特殊說(shuō)明,都需要本地電腦安裝OFFICE2007和PDF閱讀器。圖紙軟件為CAD,CAXA,PROE,UG,SolidWorks等.壓縮文件請(qǐng)下載最新的WinRAR軟件解壓。
- 2. 本站的文檔不包含任何第三方提供的附件圖紙等,如果需要附件,請(qǐng)聯(lián)系上傳者。文件的所有權(quán)益歸上傳用戶所有。
- 3. 本站RAR壓縮包中若帶圖紙,網(wǎng)頁(yè)內(nèi)容里面會(huì)有圖紙預(yù)覽,若沒(méi)有圖紙預(yù)覽就沒(méi)有圖紙。
- 4. 未經(jīng)權(quán)益所有人同意不得將文件中的內(nèi)容挪作商業(yè)或盈利用途。
- 5. 人人文庫(kù)網(wǎng)僅提供信息存儲(chǔ)空間,僅對(duì)用戶上傳內(nèi)容的表現(xiàn)方式做保護(hù)處理,對(duì)用戶上傳分享的文檔內(nèi)容本身不做任何修改或編輯,并不能對(duì)任何下載內(nèi)容負(fù)責(zé)。
- 6. 下載文件中如有侵權(quán)或不適當(dāng)內(nèi)容,請(qǐng)與我們聯(lián)系,我們立即糾正。
- 7. 本站不保證下載資源的準(zhǔn)確性、安全性和完整性, 同時(shí)也不承擔(dān)用戶因使用這些下載資源對(duì)自己和他人造成任何形式的傷害或損失。
最新文檔
- 行政組織理論在國(guó)際關(guān)系中的運(yùn)用與探討試題及答案
- 工地分類垃圾管理制度
- 探索集成測(cè)試在不同階段的應(yīng)用與最佳實(shí)踐試題及答案
- 深入研究的不容錯(cuò)過(guò)的試題及答案
- 培訓(xùn)單位檔案管理制度
- 公司招投標(biāo)法管理制度
- 家居商場(chǎng)終端管理制度
- 公路養(yǎng)護(hù)維修管理制度
- 醫(yī)藥生產(chǎn)倉(cāng)庫(kù)管理制度
- 北汽汽車績(jī)效管理制度
- DL-T5153-2014火力發(fā)電廠廠用電設(shè)計(jì)技術(shù)規(guī)程
- 全運(yùn)會(huì)安全保衛(wèi)方案(2篇)
- (正式版)JBT 7122-2024 交流真空接觸器 基本要求
- 初中物理實(shí)驗(yàn)專題講座
- 2022年4月自考00322中國(guó)行政史試題及答案含解析
- 慢阻肺疾病知識(shí)指導(dǎo)總結(jié)與反思
- 小區(qū)設(shè)施設(shè)備故障應(yīng)急預(yù)案
- 哲學(xué):西方哲學(xué)史考試題庫(kù)
- 大眾測(cè)評(píng)測(cè)試題庫(kù)
- 保育師(初級(jí))理論知識(shí)標(biāo)準(zhǔn)比重表認(rèn)定要素細(xì)目表
- 《人的不安全行為》課件

評(píng)論
0/150
提交評(píng)論